Une blépharoplastie se propose de diminuer les signes de vieillissement présents au niveau des paupières et de remplacer l’aspect « fatigué » du regard par une apparence plus reposée et détendue. Elle permet notamment d’ouvrir le regard par la correction subtile de l’excès de peau des paupières supérieures.
Les « blépharoplasties » médicales désignent toutes interventions visant à supprimer certaines disgrâces des paupières, qu’elles soient héréditaires ou dues à l’âge sans recours à la chirurgie évitant les sutures et les risques inhérents à tout acte invasif.
Qu’est-ce que la technologie Plasma ?
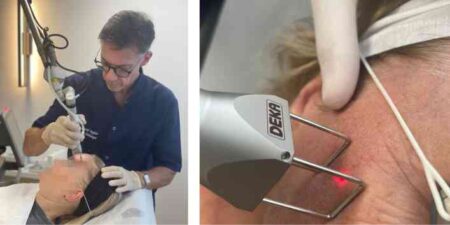
Le plasma est le quatrième état de la matière, où les molécules restent sous la forme ionisée sous l’effet d’une énergie délivrée. Ce passage à cet état de la matière va permettre de sublimer la surface traitée. La décharge de Plasma se crée par une haute tension entre la pointe de l´appareil et la peau. Les appareils utilisés sont des électrocautères produisant un arc plasma voltaïque permettant une rétraction et une sublimation de l’épiderme et du derme superficiel des tissus traités. Leur efficacité commence à être décrite dans des indications de médecine esthétique mais leur action sur la rétraction cutanée n’a pas encore été suffisamment étudiée objectivement.
Étude réalisée dans le service de chirurgie plastique du CHU Henri Mondor
Nous avons réalisé une étude dans le service incluant 20 patients désirant un rajeunissement du regard avec dermatochalasis supérieurs. Le critère de jugement principal était la diminution du dermatochalasis mesuré avec un compas à 6 et 12 mois après une à trois séances de Plasma. Les effets secondaires et la tolérance du traitement étaient évalués. A 12 mois un questionnaire de satisfaction était rempli par les patients et une évaluation par 15 chirurgiens plasticiens était réalisée sur photos.
...La suite de ce contenu est réservée aux membres de l'AFME.
Pour voir l'article en entier, connectez-vous >
-
Note du comité de lecture