La présence de télangiectasies, communément appelées varicosités, au niveau des membres inférieurs est une disgrâce esthétique très fréquente avant d’être un signe d’une maladie veineuse chronique débutante. Il convient toujours avant de proposer une stratégie thérapeutique de connaitre l’étiologie de cette pathologie généralement bénigne et de réaliser une cartographie précise des lésions en tenant compte de l’anatomie veineuse superficielle. Les télangiectasies sont certes inesthétiques, mais elles ne sont jamais isolées. (voir les traitements des varicosités et petits vaisseaux en médecine esthétique)
Elles se drainent systématiquement dans des veines réticulaires, pathologiques (tortueuses) ou non (rectilignes). Les veines réticulaires sont elles-mêmes en relation directes ou indirectes avec le réseau veineux superficiel sous-cutané (veines saphènes, veines non-saphènes), puis le réseau veineux profond intramusculaire. La demande des patients étant essentiellement esthétique il est indispensable de maitriser parfaitement les techniques thérapeutiques (micro-sclérose, laser) avant d’entreprendre un traitement.
En effet il est malheureusement très fréquent que les résultats d’une micro-sclérothérapie ou d’un traitement laser vasculaire, mal maitrisés aboutissent à des résultats désastreux. L’échec est évitable à condition de bien connaitre les techniques, leurs contre-indications et ne pas traiter « à l ’aveugle » en espérant que le résultat satisfasse la patient…
Les médecins esthéticiens sont parfaitement aptes à traiter efficacement des télangiectasies. Néanmoins des bases physiopathologiques, anatomiques et techniques sont nécessaires avant de débuter la thérapeutique par micro-sclérothérapie et/ou par laser Nd : Yag ou KTP. Une formation théorique et pratique est donc indispensable.
PRÉ REQUIS :
a. Bilan de la maladie veineuse chronique (MVC).
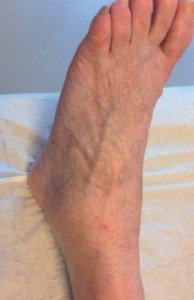
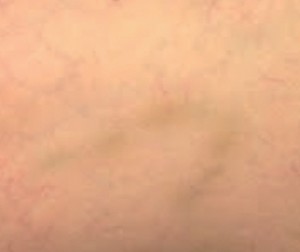
Il est nécessaire d’être un peu phlébologue avant d’entreprendre le traitement. L’interrogatoire recherche en particulier les antécédents personnels et familiaux du patient, la MVC étant une maladie génétique multi génique. Les antécédents thromboemboliques veineux sont également étudiés. En effet certaines télangiectasies de la cheville et du pied sont secondaires à une thrombose veineuse profonde (TVP) connue ou non (photo 1).
Les symptômes veineux, douleur, jambes lourdes, paresthésies, crampes, sensation d’œdème et prurit, sont inconstants. Leur présence n’est pas toujours corrélée avec la sévérité de la MVC.
b. Diagnostic para-clinique.
Sa réalisation est essentielle avant de débuter le traitement. Certaines varices, en particulier les veines saphènes ayant un trajet intrafascial, sont difficilement détectables cliniquement. L’examen écho doppler préalable recherche les différents points de fuite veineux entre le réseau veineux superficiel et le réseau veineux profond.
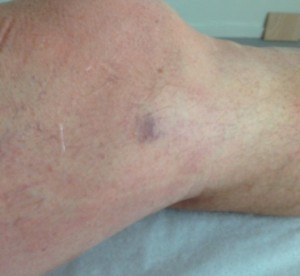
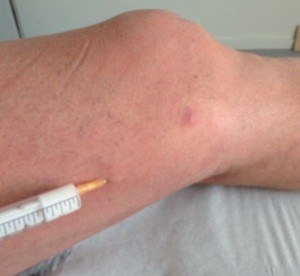
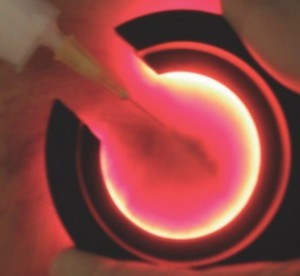
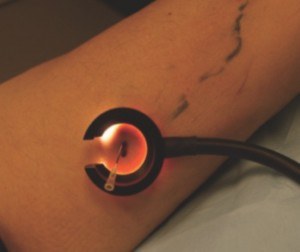
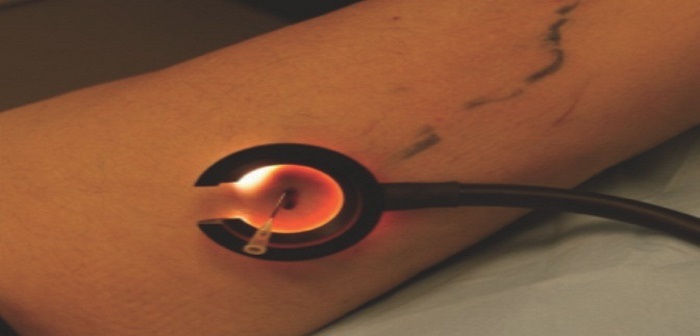
Une cartographie détaillée doit être réalisée et fournie au praticien esthétique par le médecin vasculaire. Le traitement préalable des points de fuite, lorsqu’ils « alimentent » les tributaires (collatérales) responsables des télangiectasies, permet d’améliorer l’efficacité du traitement (Photo 2 et 3). L’apport de la transillumination (photo 4) a considérablement facilité le diagnostic et la prise en charge des télangiectasies (1,2).
c. Télangiectasies rouges ou bleues ?
Il est communément admis que les varicosités sont rouges ou pourpres et les veines réticulaires plutôt bleues. Cette différence de couleur est simplement liée à la réfraction de la lumière au niveau de la peau. En effet à l’interface entre 2 milieux différents, le rayon lumineux change d’orientation.
Les indices de réfraction sont différents pour les télangiectasies fines, situées dans le derme superficiel et les veines réticulaires plus profondes. D’autre part les télangiectasies sont dépourvues de média musculaire, à la différence des veines réticulaires. Cela modifie également leur indice de réfraction.
MATÉRIEL ET MÉTHODE :
Nous nous limiterons dans ce chapitre au traitement par microsclérothérapie.
a. Matériel
Le praticien dispose en France de 2 produits sclérosants, a Glycérine Chromée Sclérémo®, et le Polidocanol Aétoxisclérol®.
Le Sclérémo® est un sclérosant faible adapté au traitement des télangiectasies. Son pouvoir irritant est toutefois limité. Il est d’autre part douloureux à l’injection du fait de sa viscosité. Il n’existe qu’une seule concentration de Sclérémo®. Nous recommandons de diluer au 1/3 ou aux 2/3 le produit par adjonction de sérum physiologique. Certains praticiens ajoutent un peu de Xylocaïne au Sclérémo afin de diminuer la douleur à l’injection. Nous ne recommandons absolument pas cette pratique qui risque, en cas d’extravasa, de diminuer la douleur vive du patient, nécessitant l’interruption immédiate de l’injection. Cependant le risque d’escarre lors d’un extravasa après injection de Sclérémo est relativement faible si le volume injecté est très réduit. Nous réservons ce produit au traitement des télangiectasies les plus fines en particulier à la face médiale des genoux ou au niveau des chevilles. Le Sclérémo®, qui n’est pas un savon, ne permet pas de réaliser une mousse sclérosante.
L’Aétoxisclérol® est un sclérosant puissant. Il existe en plusieurs concentrations. Seules les concentrations à 0,5 et 0,25% sont adaptées au traitement des télangiectasies. Pour notre part nous utilisons généralement, sous forme liquide ou mousse, l’Aétoxisclérol® 0,5% dilué aux 2 /3 avec du sérum physiologique, soit une concentration de 0,17%. Il nous semble que la concentration 0,25% proposée par le laboratoire dans cette indication est trop forte. L’Aétoxisclérol® est très polyvalent, il permet de traiter à la fois des varices de calibre important (>10mm) et des télangiectasies. Naturellement la concentration d’Aétoxisclérol® est différente suivant les indications.
Seringues, aiguilles et transillumination.
- Seringues : A usage unique, 2 corps (mousse) ou 3 corps (injection de liquide) BD Diskardit® ou Terumo®, 2 à 10cc.
- Aiguilles 30g, cône luer, spéciales phlébologie (jaunes).
- Transillumination (photo 4) : plusieurs appareils sont disponibles sur le marché, par exemple Veinlite®. Les dispositifs en forme de fer à cheval sont très intéressants car ils permettent de maintenir la veine réticulaire et ainsi de la cathétériser aisément dans son axe. La lumière est apportée par une fibre optique ou sous forme de LED (orange ou rouge selon la profondeur du vaisseau à traiter). La transillumination est désormais incontournable pour traiter les veines superficielles. Cette technique est surtout utile pour agir sur les veines réticulaires situées dans le derme moyen à superficiel. Les télangiectasies très superficielles sont plus facilement repérables directement, éventuellement en s’aidant d’une simple loupe.
b. Méthode
La microsclérothérapie nécessite une grande précision dans le geste et ne s’effectue qu’à la suite d’un examen clinique et para clinique complet et détaillé puis vérification de l’absence d’une (ou plusieurs) contre-indication(s). Il est fortement conseillé d’expliquer d’emblée au patient les limites de la méthode, les effets secondaires possibles et le nombre de séances probable à envisager. Les soins sont toujours réalisés lors du décubitus ventral ou dorsal. Le patient doit être confortablement installé. Un environnement médical net et propre, une température de salle de soins tempérée et une musique douce mettent en confiance le patient et diminuent l’appréhension des soins. En priorité sont traitées les veines d’alimentation, généralement sous transillumination. Les télangiectasies en nappe ou isolées sont injectées secondairement. La mousse sclérosante nécessite une certaine expérience, nous conseillons d’utiliser les sclérosants liquides lorsque la pratique est encore débutante. Le praticien doit être confortablement installé, avec une bonne lumière voire un scialytique. Le cathétérisme de la veine doit toujours être réalisé dans son axe. Cela n’est pas toujours évident. La main controlatérale du praticien oriente le vaisseau, soit pas étirement (diminution de la douleur lors de la piqure), soit par pression du tissu sous cutané (douleur à la pression du tissu graisseux).
Le biseau de l’aiguille 30 g est situé en haut. La ponction est d’abord un peu profonde, ce qui diminue la douleur, puis l’aiguille légèrement remontée est ensuite orientée très superficiellement selon un axe tangentiel, en direction puis dans le vaisseau. Le biseau est visible sous la peau. Une extravasation, lorsqu’elle survient, est ainsi perceptible immédiatement, avant même la sensation d’une douleur par le patient. Le risque, réel, est de provoquer l’apparition d’une escarre surtout avec le Polidocanol. L’injection ne doit jamais être poursuivie si le vaisseau injecté ne se décolore pas. D’autre part nous conseillons de ne pas injecter des volumes >1 ml (mousse ou liquide) même en cas de cathétérisme favorable. Le risque est alors un surdosage et, à la clef une probable pigmentation très inesthétique. Après chaque injection de micro mousse, un léger massage est indiqué afin de diffuser le produit dans les veines et les télangiectasies pathologiques. Le volume de sclérosant injecté, par séance, ne doit pas dépasser 5 ml (mousse).
L’injection d’un plus grand volume nécessite une parfaite maitrise de la technique et de ses complications éventuelles. Le nombre de sessions est variable selon la surface à traiter et les souhaits esthétiques du patient. Il est parfois nécessaire de prévoir 10 à 20 séances, lorsque les lésions sont très étendues ! L’intervalle entre les séances est de 10 jours minimum, à 1 mois. Les soins sont réalisables en toute saison, même en été, à condition de ne pas s’exposer au soleil ou aux UV pendant quelques jours après la séance. Naturellement l’absence d’exposition solaire est très conseillée. L’application d’une crème cutanée protectrice d’indice élevé (50+) est indispensable si les jambes sont néanmoins exposées. Certains auteurs (3) préconisent l’application de bas médicaux de compression en post-interventionnel. Dans notre expérience nous n’en avons pas vraiment vu l’utilité ni l’efficacité, mais rien ne contre indique cette contrainte pour les patients…
RÉSULTATS :
Les résultats sont très opérateurs-dépendants. La technique est cependant fiable et les résultats souvent exceptionnels, entre des mains qualifiées. Toutefois il convient d’être modeste et ne pas mésestimer la difficulté du traitement des télangiectasies très diffuses. Incontestablement les meilleurs résultats sont obtenus à la face postéro-latérale et postérieure fémorale. Les résultats sont souvent décevants à la face gonale médiale. Il est parfois utile d’interrompre les séances pendant quelques mois afin de faire disparaitre les inflammations localisées post-sclérose. Un traitement des télangiectasies les plus fines pourra parfois être entrepris par laser Nd : YAG dans cette fenêtre thérapeutique. S’il est quasiment impossible de faire disparaître l’ensemble des veines réticulaires et des télangiectasies des membres inférieurs, une amélioration significative est souvent suffisante pour les patients qui peuvent enfin montrer leurs jambes…
COMPLICATIONS :
Bien menée, la microsclérothérapie est source de peu de complications. Néanmoins, cela a été souligné dans le chapitre précédent, l’apparition d’escarres est possible en cas d’extravasa. Cette complication est liée à une faute technique d’autant moins « excusable » que l’indication est avant tout esthétique. Nous insistons donc sur l’intérêt de toujours contrôler l’injection grâce au biseau de l’aiguille situé en haut sous la peau et d’arrêter immédiatement l’injection en cas de douleur du patient et/ou d’absence de décoloration du vaisseau traité. Le surdosage, en volume, se paye souvent au prix fort par la survenue, à distance dans le temps, d’une hyperpigmentation très inesthétique. Toutefois, le temps et l’absence d’exposition solaire permettent généralement de faire disparaitre cette disgrâce esthétique au bout de longs mois… Une erreur technique fréquente et décrite précédemment, consiste à traiter des télangiectasies en relation avec une veine superficielle incontinente (veine saphène ou collatérale), sans agir préalablement sur les points de fuite significatifs entre le réseau veineux superficiel et le réseau veineux profond. Le résultat est généralement désastreux avec l’apparition, fréquente, de télangiectasies très fines (matting) et de pigmentations importantes sur le trajet de la veine sclérosée. Le traitement secondaire de la veine superficielle, par mousse ou chirurgie, permet souvent d’améliorer les lésions iatrogènes, mais pas toujours…
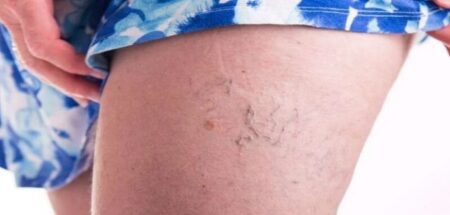
Les patients de phénotype élevé IV, V et VI dans la classification de Fitzpatrick sont singulièrement sujets à la survenue de pigmentations après sclérothérapie. Ces patients doivent être particulièrement mis en garde sur les risques pigmentaires (photo 5) d’une exposition solaire précoce après ce traitement.
Pigmentation post microsclérothérapie.
Les thrombectomies (photo 6), simples à exécuter avec une aiguille de 16-18 G, sont réalisées lors des séances suivantes. L’évacuation de l’hématome permet d’éviter la survenue secondaire de pigmentations. Cette thrombectomie est réalisable précocement ou même à distance dans le temps.
La survenue d’une thrombose veineuse profonde (TVP) est rare. Elle survient généralement dans un contexte de thrombophilie connue ou non (4). Les migraines a aura (5) sont rares mais semblent plus fréquentes après injection de micro-mousse sclérosante.
L’étiologie serait la sécrétion d’endothéline puissant vasoconstricteur lors de l’injection de sclérosant. L’évolution est toujours bénigne.
CONTRE-INDICATIONS :
Elles sont rares et évidentes : la grossesse, l’allaitement, une maladie grave en phase évolutive, les maladies de peau en phase aigüe, certaines maladies de système avec une atteinte de la peau et des vaisseaux superficiels (ex. vascularite), et naturellement les très rares allergies aux produits sclérosants sont des contre-indications absolues à la méthode.
Les traitements anticoagulants ne contre indiquent pas la technique. Les antécédents personnels de TVP nécessitent souvent l’instauration d’une décoagulation avant d’entreprendre le traitement. Dans ce cas l’avis préalable d’un angiologue est souhaitable.
CONCLUSION :
La micro-sclérothérapie est, de loin, la meilleure technique pour traiter les télangiectasies des membres inférieurs. Bien réglée, après un bilan étiologique, clinique et paraclinique, la méthode permet de traiter très efficacement les patients porteurs de cette forme bénigne de maladie veineuse chronique.
Les complications de la microsclérothérapie sont rares et généralement d’évolution favorable. Un apprentissage est toutefois souhaitable avant de débuter cette technique.
BIBLIOGRAPHIE :
- Blin E. Technique d’étude des télangiectasies et des veines réticulaires. Phlébologie, 2011 ; 64 : 35-9.
- Kern P. Comment traiter les télangiectasies et optimiser les résultats de la sclérothérapie ? Angéiologie, 2008 ; 60 : 1-8.
- Kern P., Ramelet A.A., Wütschart R., Hayoz D. Compression after sclerotherapy for telangectasias and reticular vein legs.
A randomized controlled study. J. Vasc.Surg, 2007 ; 45 : 1212-6. - Kern P. Les complications de la micro-sclérothérapie des télangiectasies. Phlébologie, 2010 ; 63 : 31-6.
- Benigni JP., Ratinahirana H. Mousse de polidocanol et migraine a aura. Phlébologie, 2003 ; 56 : 289-91.
-
Note du comité de lecture





3 commentaires
bonjour dr
la crothérapie peut-elle supprimer les varicosités au niveau des chevilles et sur mes jambes.
A ce jour, je me fait scléroser les jambes pour les grosses veines depuis plus de 30 ans.. au niveau des chevilles on ne peu pas scléroser trop dangeureux m’a t-on répondu….Merci pour une éventuelle réponse.
Bonjour,
Prix de la séance de micro sclerose et seance laser pour varicosires
Comment avoir rdv avec le docteurgobin
Bonjour,
Veuillez prendre un rendez-vous auprès de mon secrétariat au 0478588000, pour la réalisation d’un écho Doppler.
Cordialement.