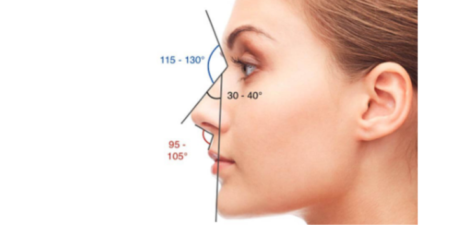
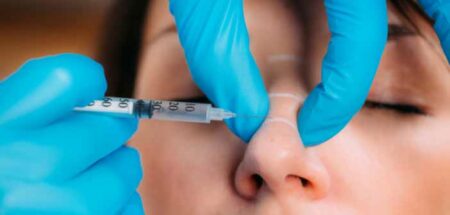
Les pommettes sont les consoles du regard, les saillies supérieures du visage formant la base de son triangle inversé, dont le sommet inférieur est matérialisé par une autre saillie, le menton.
ANATOMIE
La face présente quatre unités essentielles : la pommette, la joue, le nez et les lèvres. Deux éléments participent à l’élaboration de la pommette : la convexité de l’os malaire et l’importance des tissus mous (tissus graisseux malaires profond et superficiel).
Le sommet de la proéminence malaire est situé approximativement à 10 mm en dehors et 15 mm en bas du canthus externe. La convexité est homogène et régulière [1].
Le relief des pommettes peut être accentué frontalement ou transversalement. Cela peut être lié à l’aplatissement frontal ou sagittale de la face chez certains groupes humains (les Mongols, les Congolais ; en France, les habitants du Morvan) [2].
Le point le plus culminant de la pommette, souligné par les peintres, capte la lumière et correspond au point zygomato-malaire. Un véritable pare-choc (il contribue avec l’arcade sourcilière et la racine du nez à protéger l’œil), il est soutenu par quatre piliers : le bord latéral de l’orbite, l’arcade zygomatique, le bord inférieur de l’orbite et le pilier canin (figure « piliers de la face).
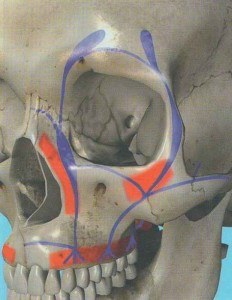
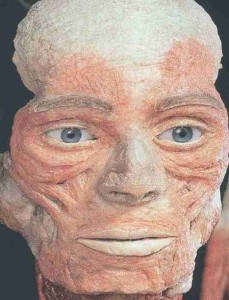
Ce relief osseux est recouvert de muscles peauciers dont le plus célèbre est le muscle Grand Zygomatique, qui s’y attache en profondeur pour que l’on puisse mieux sourire (responsable du sillon nasogénien – figure «musculature de la face»).
Il est recouvert par la nappe de l’orbiculaire des paupières (responsable des rides de la patte d’oie). Plus superficiellement, vient le coussinet adipeux malaire, ensuite la peau, bien connue puisque c’est la zone d’application du fard à joues ou blush, la touche finale du maquillage qui permet de façonner le visage et va lui donner de l’éclat et de la lumière.
LES OUTRAGES DU TEMPS
Les stigmates du vieillissement facial sont liés à deux phénomènes : la ptôse des téguments et l’atrophie tissulaire


Ce n’est pas l’état de la peau seule mais d’une façon plus importante les ombres excessives, liées aux manques de volumes, souvent ressenties comme dysharmonieuses qui véhiculent cette image.
Le remodelage du squelette facial peut être résumé par une rotation dans le sens des aiguilles d’une montre de la face par rapport à la base du crâne, ceci expliquant le recul maxillaire, participant au creusement des sillons nasogéniens (SNG) et le recul des malaires, à l’origine d’un aplatissement des
pommettes [3].
Il y a une atrophie de la graisse malaire et jugale. Celle-ci est plus prononcée au niveau de la « vallée des larmes », laissant un bourrelet plus épais au contact du sillon nasogénien.
Le muscle du vieillissement facial est par excellence l’orbiculaire des paupières. Il imprime les rides d’expression de la patte d’oie, abaisse le sourcil offrant la fameuse « casquette » à notre regard.
Le coussinet adipeux malaire perd de son volume, glisse par le relâchement cutané, attiré vers le bas par la pesanteur. Il fait alors découvrir la paupière inférieure sur toute sa hauteur, le rebord orbitaire inférieur ainsi que notre triste « vallée des larmes ».
LES MOYENS RÉPARATEURS
Afin de pallier à cette perte de volume et pour repositionner ce coussinet adipeux vers le haut et l’intérieur plusieurs moyens sont à notre disposition.
Pour être complet, deux moyens chirurgicaux sont à citer : ostéotomies du malaire avec valgisation (moyen thérapeutique utilisé pour agrandir la cavité orbitaire dans la maladie de Basedow) et la prothèse en silicone de la pommette (abandonnée, puisqu’elle se déplace fréquemment et devient visible sous la peau palpébrale).
Parmi les moyens recommandés, et en premier lieu, l’apport simple de volume est réalisé grâce à l’injection d’un produit volumateur en quantité suffisante. Ensuite, l’apport induit lui-même un volume par la réactivation de la synthèse de collagène.
Enfin, la greffe adipocytaire ou autogreffe développée par les travaux de S.R. Coleman et sa technique appelée Lipostructure® [4]. Cette technique a été reprise par les travaux de G. Magalon et P. Nguyen en utilisant des canules encore plus fines [5]. Nous n’abordons pas volontairement cette dernière méthode prometteuse compte tenu de l’environnement technique qu’exige cette dernière.
1. BIOMATÉRIAUX
Une injection d’acide hyaluronique, quelque fois associée à la Lidocaïne, est constituée d’un gel viscoélastique réticulé d’origine non animale et…le biomatériau de comblement par excellence !
La correction est assurée tout au long de la résorption du produit qui est régulée grâce à la réticulation de l’acide hyaluronique à l’agent réticulant.
L’acide polylactique est un polymère de synthèse, qui se présente sous forme de microsphères en suspension dans un gel de carmellose sodique et de mannitol. Son mécanisme d’action repose sur une augmentation de la production de collagène par stimulation des fibroblastes.
En stimulant la production secondaire de collagène, ces deux derniers biomatériaux se présentent comme « inducteurs tissulaire » actifs ; ils redonnent progressivement et durablement du volume, se différenciant ainsi des produits de comblement « passifs ».
En revanche, il est souhaitable, dans les deux derniers, d’éviter un « effet d’addition » surtout en dessous de la peau palpébrale.
2. TECHNIQUE D’INJECTION
La plupart des biomatériaux sont prêts à l’emploi, à l’exception de l’acide polylactique qui se prépare la veille, car il exige un repos d’environ 24 heures à température ambiante.
Après élimination des contre-indications d’usage, l’injection se fait à l’aide d’une aiguille 21G, 23G voire 25G. Dans le cas d’une injection avec des micro-canules de 23 G ou de 22 G, une aiguille de 21G est utilisée afin de réaliser le « pré-trou ».
L’utilisation d’une aiguille ou d’une micro-canule est relative aux habitudes de chacun, disons qu’une aiguille est plus facilement utilisée pour un dépôt profond et dans des tissus plutôt fibreux, et qu’une micro-canule est plus pratique pour réaliser un travail plus superficiel, en évitant les gros troncs vasculaires faciaux [6].
Les repères se dessinent en position assise avec un crayon de maquillage afin de repérer les zones d’ombre à combler d’une façon superficielle ou semi-profonde.
L’injection profonde pré-périostée est tributaire des repères osseux (et donc non positionnelle). Selon l’opérateur ou selon les besoins locaux de comblement, les points de ponction varient de 2 à 4 (quatre branches de « l’étoile » malaire) : en moyenne 3.
L’hydroxyapatite de sodium de synthèse est de consistance semi-solide puisqu’il est mis en suspension dans un gel excipient d’eau et de glycérine.
Le gel se disperse pour être remplacé par une croissance de tissus mous, alors que l’hydroxyapatite de calcium reste en place au lieu d’injection. Il en résulte une restauration et une augmentation de longue durée, bien que non permanente.
L’injection consiste à déposer le biomatériau en pré-périosté, en intramusculaire et en sous-cutané. Les injections profondes apportent le volume à la pommette, celles plus superficielles comblent les zones d’ombre des parties molles (ne pas hésiter à ré-asseoir le patient et l’injecter plus superficiellement dans cette position).
La technique dite « en bolus » est utilisée pour déposer du produit en profondeur. La technique en « éventail » est plus utilisée pour des injections superficielles et le croisement
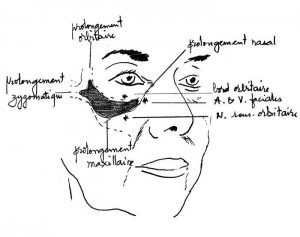
des injections est garant d’une augmentation homogène : en bolus ou en éventail, l’essentiel est de combler la zone de la pommette, semblable au dessin de l’implant de la pommette ; 3 zones sont à éviter, matérialisées par une étoile : la zone supérieure au-delà du rebord orbitaire sous la peau palpébrale, la zone interne des artère et veine faciales et enfin la zone inférieure du nerf sous-orbitaire).
Un massage vigoureux clôture la séance d’injection. Il est conseillé de re-masser la zone d’injection 2 à 3 fois par jour pendant les 2 à 3 jours suivants
RÉSULTATS
Un délai de quelques jours est nécessaire pour apprécier le résultat définitif. C’est le temps nécessaire pour que le produit se soit bien intégré, que l’œdème ait disparu et que les tissus aient retrouvé toute leur souplesse.

Une convocation trois semaines à un mois plus tard est souhaitable afin d’apprécier le résultat précoce et éventuellement opérer une légère retouche.
La région de la pommette donne 90% d’excellents à de très bons résultats. C’est la seule sous-unité esthétique du visage dont les résultats objectifs et subjectifs sont significativement supérieurs aux autres.
La plupart des effets secondaires et complications sont peu gênants et surtout peu durables ; ce sont essentiellement :
– la douleur, l’érythème, la sensibilité de la peau au point de piqûre : ce sont des effets secondaires immédiats assez fréquents ; leur caractère très transitoire et bénin explique qu’ils sont considérés comme quasi normaux ;
– l’œdème, complication la plus fréquente. Les anti-in flammatoires non stéroïdiens, la position proclive et la vessie de glace ont pour but de le diminuer ;
– l’ecchymose : existe surtout avec les aiguilles (moins avec les canules), les patients hypertendus, atteints de fragilité vasculaire ou imprégnés d’acide salicylique et autres anticoagulants. La pression exercée rapidement sur le point de saignement prévient son extension ;
– la sous-correction : très fréquente. Le traitement est le renouvellement du geste ;
– la surcorrection : moins fréquente mais le traitement est moins simple (faire patienter par les massages, surcorriger le côté opposé, hyaluronidase ou Hylenex®,..) ;
– les irrégularités : signent une injection trop superficielle, spécifiquement sous la peau palpébrale (à éviter).
La patience ainsi que les massages peuvent être d’un bon secours ;
– L’injection intra-vasculaire : c’est la complication majeure qu’il faut toujours avoir à l’esprit, surtout dans la région de la « vallée des larmes » (artère et veine faciales situées plus en dedans, ..). Quelques recommandations sont utiles : utiliser des canules plutôt que des aiguilles, aspirer avant d’injecter, injecter doucement en rétro-traçant. Il faut savoir que le premier signe d’une injection intravasculaire est un blanchiment en nappe de la région pendant l’injection ; si cela advient, il faut arrêter immédiatement l’injection et procéder à un massage rigoureux afin de ramener le sang au plus vite dans la région dans le but d’éviter les conséquences dramatiques.
Par ailleurs, des effets secondaires sérieuses ont été rapportés en cas d’injections de produits résorbables sur le site d’injection préalable de produit non résorbable. Il s’agirait de granulome, d’infection,… dont le traitement est souvent partiel et difficile ; ceci est donc à éviter puisque, in fine, la responsabilité juridique sera rattachée à cette dernière injection [7].
CONCLUSION
Le rajeunissement de la pommette contribue au rafraîchissement du regard en capitonnant le rebord orbitaire inférieur, en comblant la vallée des larmes et en corrigeant autant se faire que peut la poche malaire.
Il contribue également au rajeunissement du visage en rétablissant la base du triangle facial.
Cette injection permet d’obtenir un grand taux de satisfaction globale. Les complications et les inconvénients sont faibles. Il s’agit donc d’une technique simple, efficace et reproductible.
BIBLIOGRAPHIE
- Henry Delmar. Anatomie des plans superficiels de la face et du cou. Annales de Chirurgie Plastique et Esthétique. Volume 30, N°5, octobre 1994, p 527-555.
- Mme J. Ducros. La Saillie latérale des pommettes : mesure sur le squelette. Bulletins et Mémoires de la Société d’Anthropologie de Paris. Tome 1, XIIe série, 1967, p 199-212.
- JL Foyatier, A. Mojallal, D. Voulliaume, JP Comparin. Evaluation de la restauration volumétrique par Lipostructure® en complément du lifting cervicofacial. A propos de 100 cas. Annales de Chirurgie Plastique et Esthétique. Volume 49, N°5, 2004, p 437-455.
- Coleman SR. Long-term survival of fat transplants : controlled demontrations. Aesthetic Plast Surg 1995; 19-421.
- PSA Nguyen, C Desouches, AM Gay, A Hautier, G Magalon. Development of micro injection as an innovative autologus fat graft technique : the use of adipose tissue as dermal filler. JPRAS Journal. Ahead of print.
- L. Belhaouari, P. Teisseire, P. Quinodoz. Vectors for Volumisation : Enhancing the Mid-Face with Hyaluronic Acid. Prime Journal. January/February 2012. 28-40.
- B. Ascher, M. Cerceau, M. Baspeyras, B. Rossi. Les comblements par l’Acide Hyaluronique. Annales de Chirurgie Plastique et Esthétique. Volume 49, N°5, 2004, p 465-485.
-
Note du comité de lecture 6.8
-
Notes Utilisateur (3 Votes)
5.9